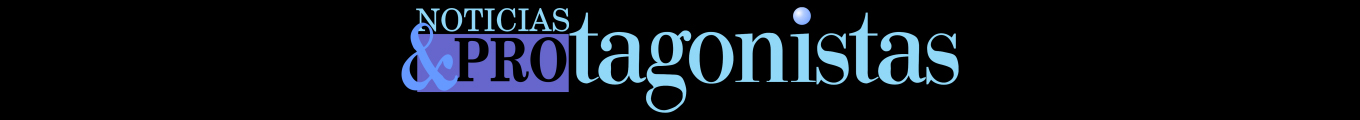El 50% de todos los trastornos de salud mental aparecen en la adolescencia.

Los datos no dejan lugar a dudas. Y reflejan una negra realidad: España es el tercer país de la Unión Europea en el que más antidepresivos se consumen, tan sólo superados por Portugal y Suecia, muy por encima de la media, mientras que el uso diario de estos medicamentos ha crecido un 50% en los últimos años, según los datos del Sistema Nacional de Salud.
De esa estadística no se escapan tampoco los menores de edad, un grupo en el que la ingesta de este tipo de fármacos ha subido como la espuma en los últimos años. En concreto, según un reciente estudio publicado este año en la revista científica «Pediatrics», el incremento del consumo de antidepresivos fue del 64% en comparación con los datos previos a la pandemia. Este aumento resulta particularmente pronunciado entre las mujeres, con tasas que subieron significativamente en comparación con los hombres. De hecho, entre las adolescentes de 12 a 17 años, el incremento fue del 130%, mientras que entre las adultas jóvenes de 18 a 25 años subió un 60%.
«Se trata de una tendencia al alza que es común en todos los países desarrollados. Y España no se queda atrás. Con la pandemia los problemas de salud mental se dispararon, tensionando el sistema sanitario, que todavía no se ha recuperado, porque los recursos siguen siendo escasos y la presión asistencial es muy alta. Muy al contrario, el problema se está cronificando. Las cifras ahora parecen ser algo más estables, pero siguen siendo altísimas y muy preocupantes», advierte Pedro J. Rodríguez Hernández, presidente de la Sociedad de Psiquiatría Infantil (SPI).
Una patología multifactorial
Detrás del incremento del empleo de antidepresivos en menores está el tsunami de los problemas de salud mental, entre los que destaca la depresión, «una patología multifactorial que vemos en aumento porque ahora se abusa de las nuevas tecnologías y las redes sociales provocan fenómenos de contagio, con mayor riesgo de acoso, pérdida de autoestima, inseguridad…. Y tampoco ayudan los cambios sociales, los conflictos familiares o las dificultades para la conciliación que hacen que los niños estén desde edades muy tempranas solos frente a una pantalla y sin control», justifica Rodríguez Hernández.
En concreto, «en términos generales, se estima una prevalencia de depresión en niños del 1-2%, aumentándose en la adolescencia hasta el 3-8%. De hecho, el 34% de los jóvenes en todo el mundo entre 10 y 19 años está en riesgo de desarrollar algún trastorno depresivo. Además, no hay que olvidar que la detección precoz de la depresión y de cualquier otro trastorno psiquiátrico es muy importante, ya que el 50% de todos ellos aparecen en la adolescencia», apunta María Vallejo, psiquiatra de la Unidad de Psiquiatría del Niño y del Adolescente en la Clínica Universidad de Navarra.
Con estos datos sobre la mesa, no es de extrañar que el consumo de antidepresivos se haya disparado en los últimos años. Pero, según explica Iria Rodríguez, psiquiatra infantojuvenil del hospital madrileño HM Puerta del Sur, «no se prescriben solo para tratar la depresión, ya que también se recetan para ansiedad, trastornos obsesivo-compulsivos, etc. De hecho, la primera línea de atención para la depresión infantojuvenil es la psicoterapia y solo en los casos más graves se opta por fármacos».
En este sentido, Gloria Bellido, coordinadora de la sección infantojuvenil de la Sociedad Española de Psicología Clínica (SEPC), aclara que «la depresión en los menores suele implicar trastornos emocionales que se traducen en irritabilidad, inquietud, tristeza, cambios de comportamiento y aislamiento, apareciendo alteraciones en el sueño, en el apetito y malestar general. En la adolescencia sí es más similar a los adultos, con apatía y decaimiento, aunque en los jóvenes predomina la irritabilidad».
Una vez detectado el problema, los expertos coinciden en la urgencia de ponerse en manos de un especialista, aunque la realidad es que no siempre resulta fácil. «La lista de espera es muy larga y hay mucha inequidad entre autonomías, por eso es imprescindible lograr el reconocimiento de la especialidad de Psicología infantojuvenil para aumentar el ratio de profesionales. El tsunami de la salud mental en jóvenes ya es una realidad y no podemos tardar más en actuar», advierte Bellido.
Consciente de ello es Mercedes Navío, psiquiatra y coordinadora de la Oficina Regional de Salud Mental y Adicciones del Servicio Madrileño de Salud, quien confirma que «la pandemia fue un catalizador que reveló la necesidad de más recursos. Es un objetivo prioritario para nosotros, por eso muy pronto abriremos nuevas instalaciones dedicadas a la salud mental de los jóvenes en la región».
Con el diagnóstico ya confirmado, «el abordaje de la depresión combina tratamiento farmacológico (antidepresivos y ansiolíticos) y psicoterapéutico (individual y familiar)», explica Vallejo, quien detalla que «son fármacos muy eficaces y seguros. Los padres tienen miedo a que se recete un antidepresivo a su hijo, pero lo realmente tóxico para el cerebro es acumular ansiedad o depresión».
La realidad es que «siendo estrictos deberíamos utilizar solo la fluoxetina para tratar la depresión infantil, porque es un antidepresivo cuyo empleo está aprobado en niños. En pacientes menores de ocho años sí se tiende a emplear solo esta opción, pero en los que son un poquito mayores o adolescentes usamos fármacos para adultos. La clave en estos casos es ser cautos, aplicar la dosis más baja posible y llevar un control muy estricto para que, en cuanto se estabilice la situación, se pueda retirar la medicación», describe Rodríguez. Y es que, según insiste la psiquiatra de HM Puerta del Sur, «es importante aclarar que las benzodiacepinas, vulgarmente conocidas como tranquilizantes, no se suelen usar en menores porque pueden provocar una reacción paradójica, es decir, que en lugar de tranquilizar al niño los agite. Además, tienen un potencial adictivo importante y tenemos que ir subiendo la dosis porque el cuerpo se acostumbra. No hay que confundir eso con los antidepresivos, muy seguros y usados porque está demostrado que mejoran la depresión en niños y sin efectos secundarios. De hecho, esta enfermedad puede curarse y no dejar secuelas a largo plazo».
Dado el incremento de problemas de depresión en jóvenes, la ciencia ya trabaja en la investigación de nuevos fármacos y moléculas que están demostrando eficacia en los trastornos depresivos más resistentes o con ideas de suicidio», avanza Vallejo, quien recuerda que «el suicidio es la mayor complicación de la depresión y una de las causas de muerte externa más frecuente entre los jóvenes». Por ello, invertir en prevención es la mejor herramienta para frenarlo.