Un estudio en monos y pacientes muestra cómo atravesar la inexpugnable muralla biológica que protege al encéfalo y tratar así el párkinson u otras dolencias.
Durante muchas décadas, los neurólogos se han estrellado contra un muro que parecía impenetrable. Se llama barrera hematoencefálica y es una compleja red de vasos sanguíneos y células inmunes que protege al órgano más importante del cuerpo: el cerebro. Esta muralla solo se abre para dejar pasar oxígeno y otros pocos nutrientes, pero es inexpugnable para la mayoría de los patógenos, algo esencial para la supervivencia. Esto también tiene un lado malo: prácticamente todos los medicamentos diseñados para curar males cerebrales, incluido el cáncer, no consiguen llegar a su destino.
Este miércoles, un estudio liderado por médicos españoles muestra cómo abrir una rendija en ese muro cerebral y suministrar fármacos que, en teoría, podrían tratar el párkinson y otras dolencias neurológicas como el alzhéimer o la enfermedad de Huntington. El trabajo ha demostrado que la barrera hematoencefálica se puede abrir durante unas preciosas horas con el objetivo de llevar al cerebro los fármacos deseados. Para conseguirlo, los investigadores han usado una tecnología muy novedosa: los ultrasonidos de baja intensidad.
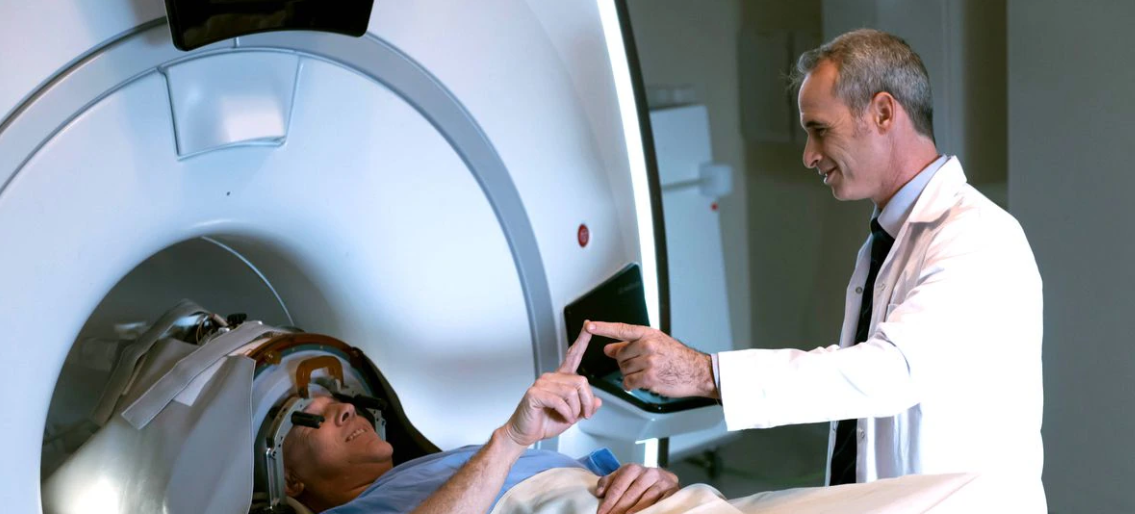
Este tratamiento no invasivo se lleva a cabo en una máquina similar a las resonancias magnéticas. El sujeto utiliza un casco que emite ondas de sonido inaudibles que consiguen llegar a zonas muy específicas del cerebro, pues la máquina se guía con imágenes cerebrales en tiempo real. Previamente, se han administrado unas burbujas lipídicas que, al contacto con las ondas de sonido, se excitan dentro de los vasos sanguíneos y abren una grieta en la barrera hematoencefálica de unos pocos milímetros, pero los suficientes para que por ahí pueda colarse el fármaco deseado.
Los investigadores han probado esta técnica en monos. Han comprobado que pueden abrir la barrera cerebral durante unas 24 horas e introducir adenovirus desactivados, que habitualmente se emplean como vehículos para llevar al tejido deseado un gen reparador —la terapia génica— sin efectos secundarios aparentes. En otra parte del trabajo, publicado en Science Advances, los autores demuestran que la misma tecnología consiguió también desactivar temporalmente la barrera hematológica de tres pacientes con párkinson, justo en la parte exacta de su cerebro que previamente habían elegido.
Una técnica no invasiva
“Nuestro objetivo final es tratar enfermedades neurológicas como el párkinson de forma temprana y no invasiva”, resume José Obeso, neurólogo del Centro Integral de Neurociencias Abarca Campal de Madrid, vinculado a la red de hospitales privados HM, y autor principal del estudio.
Una de cada cuatro personas sufrirá una enfermedad neurológica o mental a lo largo de su vida. Pero de las más de 7.000 drogas conocidas, solo un 5% consigue alcanzar el cerebro. La enfermedad descrita por el médico británico James Parkinson en 1817 causa temblores, rigidez corporal y descontrol de los movimientos. Se produce por la muerte de neuronas en una zona interna del cerebro llamada sustancia negra. Aunque existen tratamientos para los síntomas, el párkinson —que afecta a siete millones de personas en todo el mundo y es el mal neurológico que más crece— no tiene cura.
Hasta ahora, la forma de suministrar terapias génicas experimentales para intentar revertir los daños del párkinson requería inyectar el tratamiento directamente en el cerebro, lo que suponía atravesar el cráneo con agujas para sortear la barrera hematoencefálica. La nueva técnica de ultrasonido abre la posibilidad de tratar la enfermedad sin cirugía ni efectos secundarios graves.
Los investigadores ya han iniciado una nueva ronda de pruebas con monos, esta vez llevando hasta sus cerebros el gen GDNF, que produce una proteína que protege a las neuronas y sus ramificaciones. “Si todo va bien, podríamos empezar pruebas en pacientes el verano de 2024″, aventura Obeso.
Las terapias basadas en ultrasonidos han resultado revolucionarias en el tratamiento de los temblores del párkinson. Una técnica similar a la empleada en este estudio, pero con ultrasonidos de alta frecuencia que básicamente matan zonas muy específicas del encéfalo, reduce hasta en un 80% los temblores involuntarios asociados a esta enfermedad. El tratamiento se lleva a cabo mientras el paciente está despierto.
La máquina del millón de euros
La tecnología de baja frecuencia empleada por el equipo de Obeso ha sido desarrollada por la empresa israelí Insightec y requiere una máquina que cuesta en torno a un millón de euros. Hay muy pocas en el mundo, pues aún son experimentales. La empresa está financiando ensayos clínicos en los que ha tenido éxitos iniciales abriendo la barrera hematoencefálica de pacientes con alzhéimer y glioblastoma —el cáncer cerebral más letal— hechos en Canadá, Italia y Corea del Sur. Por su parte, Obeso razona que, además del párkinson, otra posible aplicación adicional sería tratar enfermedades raras en niños, como la de Gaucher, producida por un gen defectuoso en el cerebro.
El neurólogo reconoce que quedan aún muchas preguntas por responder, sobre todo si el tratamiento consigue llegar a la zona afectada y revertir el curso de la enfermedad. Esta aplicación sería efectiva en etapas tempranas del párkinson o el alzhéimer, pues una vez se ha extendido la muerte neuronal por el cerebro parece imposible revertirla. Queda por delante el reto de poder diagnosticar estas dolencias años o décadas antes de que aparezcan los primeros síntomas. Y hay un obstáculo más que salvar: es probable que en torno a la mitad de la población tenga anticuerpos contra adenovirus similares a los usados en terapia génica, por lo que su propio organismo podría rechazarla.
La química Meritxell Teixidó, presidenta de la empresa Gate2Brain surgida del Instituto de Investigación Biomédica de Barcelona (IRB), que no ha participado en este estudio, resalta su importancia para el campo. “Es una muy buena noticia porque nos da una herramienta más para intentar llevar fármacos al cerebro. El hecho de que haya tenido éxito en primates, que tienen cerebros mucho más parecidos a los nuestros que los ratones, es muy prometedor”, destaca Teixidó, cuya aproximación es desarrollar pequeñas proteínas inspiradas en venenos de insectos capaces de atravesar la muralla encefálica y llevar al cerebro fármacos contra tumores neurológicos en niños. La tercera vía conocida para llegar al encéfalo, en concreto a su zona inferior, es entrar las moléculas por la nariz hasta alcanzar los bulbos olfatorios: “Por eso, algunas drogas se esnifan”, ilustra Teixidó.
Álvaro Sánchez Ferro, coordinador de trastornos del movimiento de la Sociedad Española de Neurología, reconoce el interés de la nueva técnica al no ser invasiva, aunque advierte de que está aún en fases iniciales de desarrollo. “Ahora hay que demostrar que tiene un beneficio clínico en pacientes. Puede llevar 10 o 15 años, pero merece la pena intentarlo”, opina.
Diego Santos, neurólogo en el Complejo Hospitalario Universitario de A Coruña, cree que estos resultados son “de máximo interés”. “Poder penetrar en el sistema nervioso central puede permitir algún día llevar más cantidad de fármaco al cerebro”, explica. Y añade: “Además, se trata de una intervención que parece segura y reversible. Es emocionante”.